1. はじめに
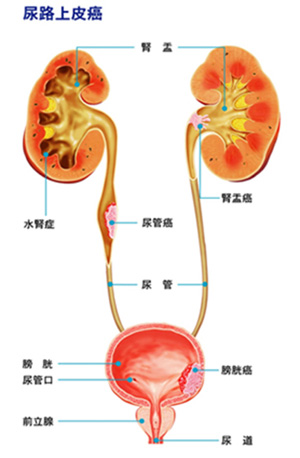
腎臓で作られた尿は、腎盂に排泄され、尿管を通って、膀胱に溜まり、ある程度の量になると、尿道から排出されます。
この腎盂から尿道までの尿の通り道を「尿路」と呼び、内側は尿路上皮という細胞で覆われています。
尿路上皮がんのほとんどはこの細胞が癌化したもので、それぞれ発症した部位により、上部尿路がん(腎盂がん,尿管がん)、膀胱がん、尿道がんに分けられます。
2. 疫学
発生頻度は膀胱がん>上部尿路がん>尿道がんの順で、2014年のデータでは膀胱がんにかかる割合は人口10万人あたり男性25.0人、女性7.5人とされており、50歳代以上の男性に多いです。上部尿路がんは膀胱がんの1/7程度の頻度で、こちらも男性に多い病気です。
危険因子として喫煙や染料などの化学物質への暴露、結石・感染症などがあります。
3.症状
初期症状として多く見られるのが血尿です。見た目で確認できる血尿(肉眼的血尿)のこともあれば、検診などの尿潜血で引っかかるだけの血尿(顕微鏡的血尿)の場合もあります。痛みは伴わないことが多いですが、進行すると疼痛や残尿感、頻尿などの膀胱炎に似た症状が起きる場合もあります。
4. 検査
● 検尿:尿中の赤血球を調べ、本当に尿に血が混じっているかどうか調べます
● 尿細胞診:顕微鏡でみて尿中に癌細胞がいるかどうか調べます
● 超音波検査:膀胱内や腎盂内の腫瘍の有無、水腎症があるかどうか調べます
これらの結果により腫瘍が疑われた場合
膀胱がんでは、膀胱鏡検査(膀胱内に内視鏡を入れて、腫瘍の有無、性状を確認)
上部尿路がんでは、造影CTや尿管鏡検査(尿管や腎盂内に内視鏡を入れて、腫瘍の有無、性状を確認)を追加で行います
結果、腫瘍があれば、さらにCTやMRIにより腫瘍の深達度(根の深さ)や遠隔転移の有無を調べます
5. 治療
手術療法、放射線治療、抗がん剤治療や免疫療法などが悪性度や進行度によって選択されます。
膀胱がんの場合、まずは尿道から内視鏡を入れて腫瘍を切除する経尿道的膀胱腫瘍切除術(TURBT)を行うことがほとんどです。
これによって、がんの診断確定とともに、深達度や悪性度を評価します。
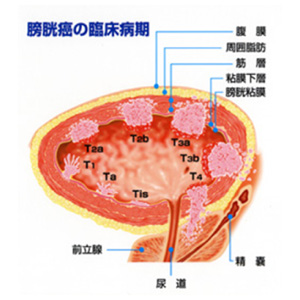
膀胱の粘膜に留まる「筋層非浸潤性がんTa-T1」であればこのTURBTで根治的な切除が期待できます。ただし、 腫瘍の残存がないかどうか確認のために再度内視鏡で切除を行うことがあります(2nd TUR)
膀胱の粘膜の中に広範囲にがんが散らばった状態である「上皮内がんTis」の診断になった場合は膀胱の中にBCG(弱毒化した結核菌)を入れる膀胱内注入療法が行われます。T1の場合や、Taでも再発を繰り返す場合には予防的にBCG膀胱内注入療法を行うことがあります。
深達度が筋層にまで及ぶ「筋層浸潤がんT2-T4」との診断になった場合は、TURBTだけでは根治切除が期待できないため治療不十分となります。この場合は膀胱すべてを摘出する根治的膀胱全摘術や、選択的な抗癌剤動脈注入と放射線治療の併用療法を行います。膀胱を摘出した場合、腸管を用いた代用膀胱作成か尿路変更術が必要となります。当科では「ロボット支援手術」を積極的に行い、患者さんの手術中や手術後の負担を最小限にできるように努めています。
上部尿路がんの場合は,がんのある側の腎臓から尿管、膀胱壁の一部を一塊として摘出する腎尿管全摘+膀胱部分切除術が標準治療となります。この手術についても「ロボット支援手術」を標準的に行っています。
転移を有する場合は、抗がん剤、 免疫チェックポイント阻害薬、 抗体-薬物複合体、 あるいはそれらの組み合わせの投与により進行を抑える化学療法を行います。


 徳島大学大学院 医歯薬学研究部
徳島大学大学院 医歯薬学研究部
